
Příznaky, příčiny, léčba uzlové tuberkulózy

The tuberkulóza lymfatických uzlin Je to tuberkulózová infekce, která kromě postižení plic postihuje i lymfatické uzliny, zejména krční a supraklavikulární. Jedná se o jedno z nejstarších onemocnění na světě a je způsobeno dvěma druhy mykobakterií, zejména Mycobacterium tuberculosis a ve výjimečných případech Mycobacterium bovis.
K nákaze obvykle dochází prostřednictvím kapiček slin vylučovaných infikovanými pacienty a vdechovaných zdravými pacienty. Jsou známy i jiné formy přenosu tuberkulózy bacilů, například kůží nebo placentou, jsou však extrémně vzácné a nemají žádný epidemiologický význam..
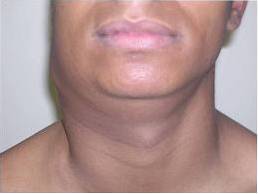
Přibližně 33% případů tuberkulózy postihuje nejen plíce, ale také jiné orgány. Tyto případy jsou známé jako extrapulmonální tuberkulóza..
Rejstřík článků
- 1 Příčiny
- 2 Příznaky
- 3 Diagnostické testy
- 4 Diagnóza
- 5 Léčba
- 6 Reference
Příčiny
Tuberkulózní infekce je obvykle kontrahována vzduchem prostřednictvím kapiček vyloučených kašlem nebo kýcháním..
Pacienti s extrapulmonální tuberkulózou bez plicní tuberkulózy nemají schopnost být infekční žádným způsobem přenosu.
Pacienti s extrapulmonální tuberkulózou, u nichž se také projevuje plicní tuberkulóza, pokud mohou být infikováni vzduchem.
Postižení lymfatických uzlin tuberkulózním bacilem se vyskytuje hlavně u imunokompromitovaných pacientů, včetně pacientů infikovaných HIV, dětí, starších osob, diabetiků, alkoholiků, selhání ledvin, pacientů po transplantaci a pacientů s novotvary nebo aktivní chemoterapií.
Příznaky
Nodální tuberkulóza klinicky projevuje charakteristické příznaky a příznaky plicní tuberkulózy (horečka, pocení, úbytek hmotnosti, celková nevolnost) a navíc lymfadenitické projevy.
V některých případech však mohou být extrapulmonální projevy vyjádřeny izolovaně, což vyžaduje specifické a ověřené diagnostické metody k prokázání přítomnosti bacila..
Počáteční projev se pomalu vyvíjí adenomegalie, hlavně v krčních a supraklavikulárních uzlinách, která je známá jako „scrofula“.
Hlavní charakteristikou této adenomegalie je, že není bolestivá a na začátku je každá dokonale ohraničená a poté se začíná sbíhat do „masy“, která je i nadále bezbolestná a někdy může fistulovat a hnisat.
Diagnostické testy
Diagnostické metody tuberkulózy jsou založeny hlavně na mikrobiologické studii respiračních sekrecí (sputa) k ověření přítomnosti bacila..
Existuje také tuberkulinový test nebo PPD, což je purifikovaný proteinový derivát tuberkulózních bacilů, který se podává intradermálně. Pokud dojde k místní reakci, znamená to mykobakteriální infekci..
PPD je kožní test k detekci infekce latentní tuberkulózy u lidí, kteří nedostali vakcínu BCG..
K provedení tohoto testu se podá dávka PPD 0,1 cc VSC a po 48 - 72 hodinách se odečte indurační produkt injekce subkutánního derivátu..
Pokud indurace měří více než 5 mm, považuje se to za pozitivní u pacientů s vysokým rizikem, jako je HIV +, transplantovaní pacienti a selhání ledvin..
Pokud indurace měří 10 mm, považuje se to za pozitivní u pacientů se středním nebo středním rizikem, jako jsou ti, kteří užívají nitrožilní léky, diabetici nebo děti do 4 let.
U pacientů bez jakéhokoli rizika je indurace větší než 15 mm považována za pozitivní na přítomnost mykobakterií.
Diagnóza
Extrapulmonální tuberkulóza je rozdělena do dvou skupin; extrapulmonální tuberkulóza s bakteriologickou manifestací a extrapulmonální tuberkulóza bez bakteriologického potvrzení.
Existují čtyři kritéria pro stanovení diagnózy extrapulmonální tuberkulózy bez bakteriologického potvrzení, z nichž nejméně tři musí být přítomni pro její stanovení. Kritéria jsou:
- Klinická a epidemiologická diagnóza stanovená odborníkem podle místa.
- Negativní kultivace vzorku odebraného podle extrapulmonálního umístění.
- Zobrazovací nálezy (rentgenové záření, MRI, Echo nebo CT) kompatibilní s tuberkulózními lézemi.
- Patologická studie.
Pro stanovení diagnózy tuberkulózy lymfatických uzlin se provádí jemná jehlová aspirační punkce (FNA) postižené lymfatické uzliny, která umožňuje diagnostické potvrzení asi v 80% případů..
Stejným způsobem lze provést biopsii dříve odstraněné lymfatické uzliny, kde je dosaženo bakteriologického potvrzení identifikací granulomatózních lézí s viditelnými acidorezistentními bacily nebo bez jejich přítomnosti..
Léčba
Léčba tuberkulózy má dva hlavní cíle:
-Zajistěte, aby pacienti nebyli potenciálně infekční, a tím přerušili přenos-
-Vyvarujte se morbidity a mortality a rezistence na léky u již infikovaných pacientů.
Schéma léčby tuberkulózy lymfatických uzlin závisí na kategorii, ve které je pacient nalezen, a skládá se ze dvou fází: počáteční nebo baktericidní a pokračování nebo sterilizace.
Při stanovení kategorie se berou v úvahu faktory, jako je věk, komorbidita, přístup k přísně kontrolované ambulantní léčbě, přijetí na jednotku intenzivní péče (ICU) či nikoli, a to, zda došlo k reakci na první léčebný plán, či nikoli..
Obecné schéma se používá u pacientů starších 15 let a skládá se ze 4 léků: rifampicin, isoniazid, pyrazinamid a isoniazid..
Tyto léky mají dobrou orální absorpci a jejich maximální koncentrace je dosaženo mezi 2 a 4 hodinami po požití s celkovou biliární / intestinální eliminací za 24 hodin..
Léčebný režim pro děti i dospělé sestává z počáteční nebo baktericidní fáze dvou měsíců, ve které jsou tyto čtyři léky podávány denně od pondělí do pátku nebo třikrát týdně: pondělí, středa a pátek.
V případě hospitalizovaných pacientů na jednotce intenzivní péče (JIP) musí být léčba podána 7 dní v týdnu.
Dávky počáteční fáze jsou rozděleny takto:
- Ethambutol 1200 mg.
- Isoniazid 300 mg.
- Rifampicin 600 mg.
- Pyrazinamid 2 gr.
Fáze pokračování spočívá v podávání rifampicinu a isoniazidu jednou týdně po dobu 4 měsíců v následujících dávkách:
- Isoniazid 600 mg.
- Rifampicin 600 mg.
Tímto způsobem je splněno kompletní šestiměsíční schéma léčby, které nejen eliminuje patologii, ale také snižuje riziko recidivy na maximum.
Reference
- Harrisonovy principy interního lékařství. 18. vydání. Redakční Mc GrawHill. Svazek 1. Kapitola 165. Mykobakteriální nemoci. P. 1340 - 1359.
- José H. Pabón. Konzultace klinické praxe - lékařská. Medbook Medical Publishing House. Kapitola I. Vnitřní lékařství. Oddíl I: Infekční nemoci. Tuberkulóza. P. 25 - 37.
- Miguel Alberto Rodríguez Pérez. Tuberkulóza krčních lymfatických uzlin. Journal of Otorinolaryngology and Head and Neck Surgery. Svazek 72. Ne 1. Santiago de Chile. Duben 2012. Obnoveno z: scielo.conicyt.cl
- Shourya Hedge. Tuberkulózní lymfadenitida: Včasná diagnostika a intervence. Journal of International Oral Health. Americká národní lékařská knihovna. Národní institut zdraví. Obnoveno z: ncbi.nlm.nih.gov
- Sharma SK, Mohan A. Extrapulmonální tuberkulóza. Indian J Med Res (2004) 120: 316-53. Obnoveno z: ncbi.nlm.nih.gov

Zatím žádné komentáře